乳がんの診断と治療について
診療科のご案内については名古屋市立大学病院のホームページもご参照ください。
目次
- 乳がん治療・乳房再建センターについて
- 乳がん診療の実績
地域がん診療連携拠点病院として - 乳がんとは
- 乳がんの診断
(1) 視触診
(2) マンモグラフィー
(3) 乳房エコー(乳房超音波)検査
(4) 乳房MRIまたはCT
(5) 細胞診(穿刺吸引細胞診)
(6) 針生検(エコー下マンモトーム生検)
(7) ステレオガイド下マンモトーム生検
- 乳がんの治療
(1) 手術
1) 乳房温存手術と乳房全切除術
2) センチネルリンパ節生検と腋窩リンパ節郭清術
3) 乳房再建術
(2) 薬物療法
1) 内分泌療法(ホルモン療法)
2) 化学療法(抗がん薬による治療)
3) HER2に対する分子標的療法(抗HER2療法)
4) トリプルネガティブ乳がんに対する免疫療法
外来化学療法室について
(3) 放射線療法 - 遺伝性乳がん卵巣がん症候群(HBOC)の診療について
(1) HBOCとは
(2) BRCA遺伝子検査
(3) BRCA遺伝子検査費用
1.乳がん治療・乳房再建センターについて
名市大病院では、年々増加している乳がんの患者さんに対し、名市大病院のスペシャリストが連携し、最先端かつ最良の治療を提供するとともに、治療による様々な負担を抱える乳がん患者さんに対し積極的にサポートを行う体制を構築するために、「乳がん治療・乳房再建センター」を設立しました。
乳がん治療・乳房再建センターでは、乳腺外科と形成外科の医師が一つのチームとして、「乳がん手術+乳房再建術」を実施します。また、乳がんの再発に対する不安やがんの進行に伴う痛みなど、治療に関連して起こる心身の苦痛に対し、がん患者さんの心身のケアを専門とする医師(精神腫瘍医:サイコオンコロジスト)、いたみセンターおよび臨床腫瘍部(化学療法室)の医療スタッフが密接に連携することで、乳がん患者さんに質の高い医療を提供します。また、乳がん治療・乳房再建センターでは、将来のよりよい乳がん診療を目指し、治験や臨床試験をはじめとした研究活動にも積極的に取り組んでいます。
2.乳がん診療の実績
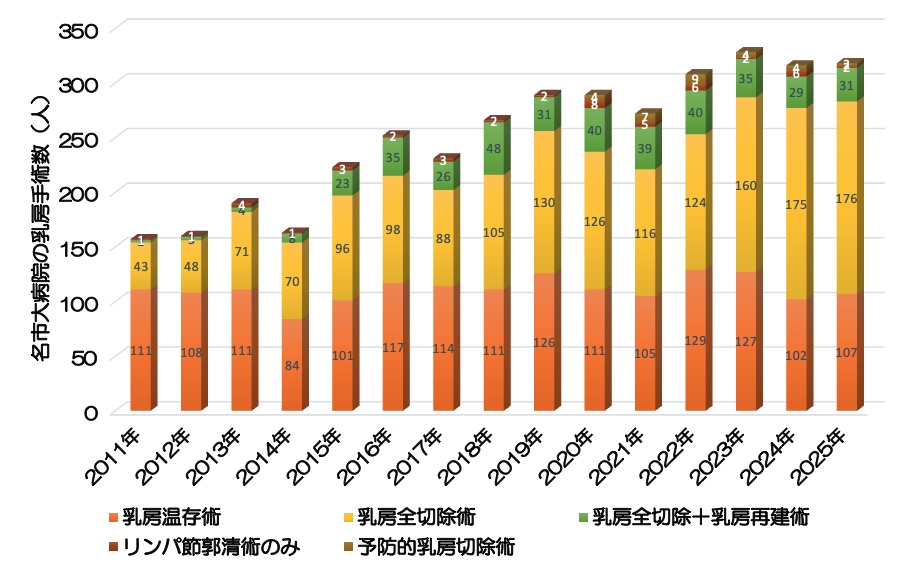
名古屋市立大学病院における最近の乳がんの初回治療患者数は年間約350名で、乳がん手術患者数は2025年は320件でした(下グラフ参照)。乳房全切除と同時に行う乳房再建術(一次乳房再建術)も積極的に行っており、年間約30〜40例です。(下グラフ薄い緑色部分)。また、遺伝性乳癌患者さん(遺伝性乳癌卵巣癌症候群)に対する、予防的乳房切除術(リスク低減乳房切除術)も行っています。当院は、多数の経験豊富な「日本乳癌学会 乳腺専門医」が乳がんの診断・治療を担当しています。
地域がん診療連携拠点病院として
名古屋市立大学病院は、「地域がん診療連携拠点病院」として診療体制、相談支援体制、疫学的調査・情報提供体制が整備されています。
がん相談支援室では、がんの診療(診断や治療)の相談、ご家族や費用についてなど様々な相談に対して専門研修を受けた支援相談員が対応しています。
当院乳腺外科部長による乳がんのセカンドオピニオン外来も行っています。
3.乳がんとは
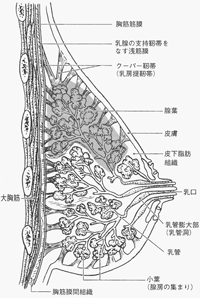
乳房には「乳腺」組織という乳汁をつくる組織があります。乳腺組織には、良性または悪性の腫瘍(しゅよう)が発生することがあります。乳腺から発生する良性腫瘍で最も多い疾患は「乳腺線維腺腫」ですが、この病気が命に関わることはありません。乳腺に発生する悪性腫瘍の代表的な病気がいわゆる「乳がん」です。乳がんの日本における患者数は増加の一途を辿っており、1年間に約10万人の新たな乳がん患者さんが見つかっています。乳がんで命を落とさないためには、早期発見と適切な治療を受けることがとても大切です。
4.乳がんの診断
乳がんの診断方法には、視触診、マンモグラフィー、乳房エコー(乳房超音波)、乳房CT・MRI、細胞診・針生検(マンモトーム生検)などがあります。そのうち、視触診、マンモグラフィー、乳房エコー(乳房超音波)は最も基本的な乳房の検査であり、名古屋市立大学病院 乳腺外科(乳がん治療・乳房再建センター)外来に受診されるほぼすべての患者さんに行っています。
(1) 視触診
乳がんの自覚症状で最も多いのが「しこり」です。乳がんの場合、しこりは堅く触れるものばかりではなく、柔らかく触れる(ように感じる)場合もあります。また、乳頭から分泌液が出るとか、乳頭のただれなどが乳がんの最初の症状の場合もあります。乳がんの初期症状には様々なものがありますので、乳房にこれまで気がつかなかった何らかの変化があれば専門医を受診することをお薦めします。
(2) マンモグラフィー(当院でマンモグラフィーを撮影するレントゲン技師は全員女性です)

乳房のレントゲン検査です。乳房専用のレントゲン装置で撮影します。マンモグラフィーの撮影をするときは乳房を圧迫しますので、撮影時、圧迫される痛みがある場合があります。マンモグラフィーは早期の乳がんの発見に非常に有効なため、乳房に異常のある患者さんに対して必ず行う検査のひとつです。なお、当院では女性の技師がマンモグラフィー撮影を担当しています。
(3) 乳房エコー(乳房超音波)検査
乳房にゼリー状の液を塗って行う検査で痛みはありません。乳房のしこりがどのような形や性状をしているかを診断する方法です。また、触らないようなとても小さなしこりを発見できることもあります。特に乳腺の厚い比較的若い女性にも有効な検査といえます。
(4) 乳房MRIまたはCT
乳がんと診断された場合、乳房温存手術が可能か、あるいは乳房全切除が必要かは、乳房のしこりの大きさだけでは決めることはできません。しこりは小さくても、しこりの周囲に手足が伸びているような乳がんもあります。乳房MRIまたはCTは、乳がんの手術方法を決めるためには必須の検査であると言えます。
(5) 細胞診(穿刺吸引細胞診)
乳房エコーを行いながら、細い針をしこりなどに刺して、しこりなどに含まれる「細胞」を採取することにより良性か悪性かを診断する検査です。検査自体の所要時間は5分程度です。検査結果は病理部で判定しますので結果がわかるまで数日かかることがあります。通常は細胞診検査の翌週に再度来院していただき、検査結果を説明致します。
(6) 針生検(エコー下マンモトーム生検)
通常は細胞診で診断がつかないようなしこりに対して行います。また、すでに細胞診で診断がついている場合でも、治療方針決定のため(術前薬物療法が必要な患者さんなど)に行うことがあります。局所麻酔をしたあと、約4mm程度の小さな傷をつけて、そこから針を入れて、しこりなどから病理組織検査に必要な組織を取ってきます。傷跡はほとんど目立ちません。
(7) ステレオガイド下マンモトーム生検
乳がん検診のマンモグラフィーなどで乳がんを疑う微細な石灰化が見つかった場合、これが乳がんかどうかを調べるためにこの検査を行います。専用のベッドにうつぶせになった後、局所麻酔をして約4mm程度の小さな傷をつけて、そこから針を入れ、コンピュータを使った特別な装置を使って石灰化を含む乳腺組織を採取し、病理検査を行います。
5.乳がんの治療
乳がんの治療には、手術、薬物療法、放射線療法があります。手術および放射線療法は乳房そのものへの治療(局所療法といいます)であり、薬物療法(くすりの治療)は全身への治療です。個々の患者さんの乳がんの性質や進行度(例えば、わきのリンパ節に転移があるかどうか)などを考慮して、最も適した組み合わせで治療を行います。
(1) 乳がんの手術療法
手術は乳がんに対する最も基本的な治療のひとつです。乳がんの手術は、「乳房の手術」と「腋のリンパ節(腋窩リンパ節)の手術」の組み合わせであり、それぞれの患者さんに最も適した手術方法を選択します。
1)乳房温存手術と乳房全切除術
乳房に対する手術方法には、“がん”の存在する乳房の一部だけ切除する「乳房温存手術(乳腺部分切除術)」と乳房全部を切除する「乳房全切除術」がありますが、私達は「乳房温存手術」を乳がんに対する第一選択の術式としています。「乳房全切除術」は、(1)しこりが大きい場合や、(2)手術前の検査(MRI・CTなど)でしこりは小さいにも関わらず、しこりから“がん”の手足がしこりの周囲にひろく拡がっている場合(乳管内進展が広範囲の場合など)、に適応となります。最近では、手術前にくすりを使ってしこりを小さくすること(術前薬物療法)により「乳房温存手術」を目指す方法も積極的に行っています。
2)センチネルリンパ節生検と腋窩リンパ節郭清術
乳がんの進行度の評価に最も重要な指標のひとつが「腋のリンパ節転移の有無」です。乳がんと診断された場合、「腋のリンパ節に転移があるかどうか」が、再発を防ぐ薬物療法の方針決定の重要な指標になります。現在、2つの方法(センチネルリンパ節生検または腋窩リンパ節郭清術)で評価しています。
センチネルリンパ節生検
CTやエコーなどの画像診断で腋のリンパ節に転移がない(腋のリンパ節が腫れていない)と考えられる患者さんにのみ行います。
腋のリンパ節に対する「センチネルリンパ節生検」とは、ラジオアイソトープ(RI)と特殊な色素を用いてがん細胞が最初に流れ着く腋のリンパ節を見つけ、次に、そのリンパ節に転移があるかどうかを手術中に病理診断(顕微鏡で観察してがん細胞がないかどうか診断)します。もし転移がなければ、腋のリンパ節はそれ以上切除しません。もし転移が見つかれば、腋のリンパ節は切除(腋窩リンパ節郭清)します。
腋窩リンパ節郭清による合併症には、腕のむくみ(6-30%ぐらいの確率)、上腕内側の感覚の低下(しびれ)、手術後の腋のリンパ液貯留、腋窩の傷の痛みなどがあり、厄介な後遺症となることがあります。「センチネルリンパ節生検」は、このような後遺症を極力避けることができるという点で大きなメリットがあると考えられています。
「センチネルリンパ節生検」では、ラジオアイソトープ(RI)と色素を併用する方法が最も正確にセンチネルリンパ節を見つけることができると報告されています。当院ではこのRIと色素の併用法で「センチネルリンパ節生検」を行っています。
腋窩リンパ節郭清術
腋のリンパ節をすべて切除(郭清)する方法です。通常はレベル1と2のリンパ節を切除します。この術式が適応となる患者さんは、治療前の検査で腋のリンパ節転移(腋窩リンパ節転移)があると診断された場合や、上述したセンチネルリンパ節生検で転移陽性と診断された場合です。腋窩リンパ節郭清術による合併症には、腕のむくみ(6-30%ぐらいの確率)、上腕内側の感覚の低下(しびれ)、手術後の腋のリンパ液貯留、腋の傷の痛みなどがありますが、日常生活にとって重大な合併症ではありません。
3) 乳房再建術
乳がんで手術をすると、乳房が変形してしまうのではないか、乳房がなくなってしまうと、もう女性でいられないような気がする、そんな思いで不安な患者さんは少なくありません。しかし、手術によって、変形したり、失われた乳房をもう一度取り戻す手術があります。 それが「乳房再建術」です。
実際に「乳房再建術」を受けることで、多くの患者さんが生まれ変わった乳房によって自信を取り戻し、明るく前向きな人生を送っています。 当院では、乳房再建を希望されている患者さんに対して、形成外科とタイアップして「乳房再建術」を行っています。 女性にとって乳房は大切な臓器であるからこそ、当院では、患者さんにより安全でより美容に配慮した治療を提供できるよう診療に取り組んでおります。
乳房再建術の方法
乳房再建術を行う術式には、次の2種類があります。
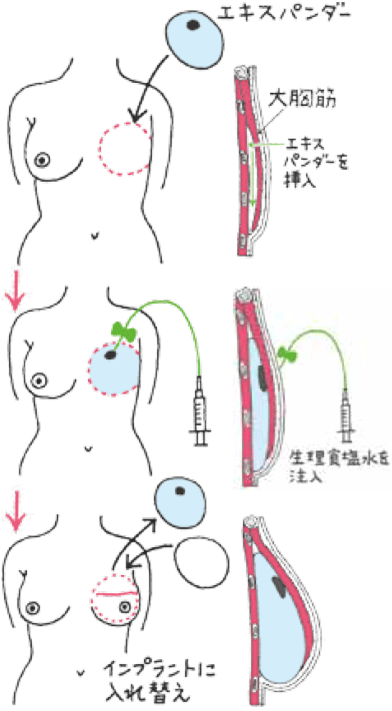
1. ティッシュ・エキスパンダー(皮膚拡張器)とインプラント(シリコン製の人工乳房)を使って再建する方法
乳房切除術(全摘術)を受けた人が対象になります。
方法としては、インプラント(シリコン製の人工乳房)を入れる前にティッシュ・エキスパンダー(皮膚拡張器)を大胸筋の下に挿入し、皮膚とその周辺組織を伸ばしてからインプラントを入れ替えるのが一般的です。
自家組織による乳房再建術に比べ、人工物のためやや硬く温かみに欠けるという短所がありますが、手術で新たな傷あとをつくることなく、手術時間や入院期間が短いため身体的負担が小さいという長所があります。
- ティッシュ・エキスパンダー(皮膚拡張器)とは?
インプラントを入れる前に大胸筋の下に挿入して、およそ半年をかけて、水を入し、徐々にエキスパンダーを膨らませることで皮膚や周辺組織を伸ばします。皮膚とその周辺組織が十分に伸びたところでインプラントに入れ替え再建術を完成させます。 - インプラント(シリコン製の人工乳房)乳がんによる乳房再建術において保険適応となっているものから、幅や高さどの大きさのバリエーションを考慮して、それぞれの患者さんに合ったものを選択します。手術後にマンモグラフィー検査を受けることも可能です。

2. 患者さん自身のお腹や背中の組織(自家組織)を使って再建する方法
人工物を体に入れることに抵抗のある人に適しています。
柔らかく温かい、自然な乳房が得られるという長所がある一方で、手術時間や入院期間が長く、組織を取る部分に傷あとが残るという短所があります。
1. お腹の組織を移植する方法‐腹直筋皮弁法 / 穿通枝皮弁法
乳房のボリュームが比較的大きい人に適しています。
- 腹直筋皮弁法:お腹の筋肉(腹直筋)、皮膚、脂肪の一部に血管を付けた状態で胸に移植する方法です。ただ、筋肉の一部を取るため腹筋が弱くなり、過去に腹部の手術を受けた人や、妊娠・出産を予定している人には適していません。
- 穿通枝皮弁法:お腹の脂肪だけを血管を付けた状態で胸に移植する方法です。高度な技術を要するため、手術時間は長めです。また、筋肉は取らないため、腹直筋が弱くなることはなく、過去に手術を受けた人でも行えますが、妊娠・出産を予定している人には適していません。
2. 背中の組織を移植する方法‐広背筋皮弁法
背中にはお腹ほど多くの筋肉や脂肪がないため、乳房のボリュームが比較的小さい人に適しています。
- 広背筋皮弁法:背中の筋肉(広背筋)、皮膚、脂肪の一部に血管を付けた状態で胸に移植する方法です。過去にお腹の手術を受けた人や、妊娠・出産を予定している人にも適しています。再建した乳房は主に筋肉でできるため、年数が経つと委縮することがあります。将来反対側の乳がんになった場合、同じ方法で再建することが可能です。
参考になるサイト:
- 「乳房再建Hand Book」(NPO法人E-BeC)
- 「乳房再建ナビ」
- 「乳房再建を考えている方へ」(日本乳房オンコプラスティックサージャリー学会)
- 「患者さんのための乳がん診療ガイドライン2023年版」(日本乳癌学会)
(2) 乳がんの薬物療法(くすりの治療)
現在、乳がんの手術を行うほとんどの患者さんに、再発を防ぐための薬物療法(くすりの治療)が必要であると考えられています。手術をしても術後何年かあとに骨や肺、肝臓などに乳がんの転移が見つかってしまう場合があります(「再発」といいます)。これは、乳がんと診断され手術を受けるときに、すでに乳がん細胞があたかも“タンポポの種”のように全身に広がっていて(画像診断では見つからない目に見えない転移で「微小転移」と呼びます)、徐々に増殖してしまったことを示しています。乳がんと診断されたときに、すでに全身に広がっているかもしれない「微小転移」を、手術で取り除くことはできません。現在は、乳がんが「再発」した場合は生命にかかわるとされていますが、「微小転移」の段階で薬物療法を行うことにより、「微小転移」を根絶させて乳がんを「完治」(完全に治す)させることが可能です。
現在行われている乳がんの薬物療法には、内分泌療法(ホルモン療法)、化学療法(抗がん剤)、HER2に対する分子標的療法があります。乳がんのタイプ(性質)やがんの進行度によって、それぞれの患者さんに最適な薬物療法は異なります。
また、診断時に遠隔臓器(骨・肺・肝臓など)に転移してしまった場合や、遠隔臓器に再発した場合は、がんを「完治」させることは困難と言われています。ただ、その場合も、できる限りがんの進行を遅らせ、元気で過ごせる時間を長くするために治療を行います。薬物療法が中心となりますが、放射線療法や場合によっては手術も組み合わせ、最適な治療を選択します。
当院では、「がんゲノム医療部」にて、がん関連遺伝子の異常を1回の検査で調べることのできる「がんゲノムプロファイリング検査(がん遺伝子パネル検査)」を、正確かつ円滑に行うことにより、個々の患者さんに適したより効果的でより副作用のない治療方法を提供できる体制を構築しています。詳細は「がんゲノム医療部」および「がんゲノム外来」のホームページをご覧下さい。
1)内分泌療法(ホルモン療法)
女性ホルモン(エストロゲン)を栄養として増殖する乳がんがあります。乳がん患者さんの7割以上を占めるホルモン・レセプター(受容体)陽性の乳がんがこれに該当します。ホルモン・レセプターには、エストロゲン・レセプターとプロゲステロン・レセプターがあり、一般にはどちらかが陽性の場合、ホルモン・レセプター陽性と判定します。内分泌療法(ホルモン療法)の内容は、閉経前の患者さんと閉経後の患者さんで異なります。閉経前の患者さんには、卵巣からの女性ホルモンの分泌を抑制して月経を止める注射と、タモキシフェンという薬を内服するのが標準とされています。閉経後の患者さんに対しては、アロマターゼ阻害薬が第一選択とされています。
2)化学療法(抗がん薬による治療)
アンスラサイクリン系薬剤(アドリアマイシン、エピルビシンなど)とタキサン系薬剤(パクリタキセル、ドセタキセル)が乳がん治療の主要薬剤です。これらの薬剤は、数多くの臨床試験により、乳がん手術後の再発を防ぐ効果があることが証明されています。どのような化学療法を施行するのが最適かは、それぞれの患者さんの乳がんのタイプ(性質)とがんの進行度(再発リスク)を評価した後、どの化学療法でどのくらい再発リスクを減らせるか、さらに、どのような副作用が予想されるか、を総合的に評価して決定されます。
3)HER2に対する分子標的療法(抗HER2療法)
分子標的療法のひとつで、HER2(ハーツー)陽性の乳がん細胞だけに効果を発揮する特殊な薬剤です。乳がんの約2割がHER2(ハーツー)陽性のタイプの乳がんであり、このタイプの乳がん患者さんにのみ抗HER2療法薬(ハーセプチン、パージェタ、カドサイラ)による治療を行います。抗HER2療法薬は、乳がん細胞だけを狙い撃ちするという点で化学療法剤とは大きく異なり、副作用が非常に少ないという特徴を有しています。また、HER2陽性の乳がんに対して再発を防ぐ効果が非常に高いことも証明されています。
4)トリプルネガティブ乳がんに対する免疫療法
トリプルネガティブ乳がん(エストロゲン受容体陰性・プロゲステロン受容体陰性・HER2陰性)の患者さんに対して、化学療法に免疫チェックポイント阻害薬(キイトルーダ)を併用する治療の有効性が大規模臨床試験の結果示されました。当院ではトリプルネガティブ乳がんの患者さんに対してこの治療が安全に行えるような体制が整っています。
外来化学療法室について
名古屋市立大学病院では、化学療法や抗HER2療法などを安全に、かつ、患者さんに少しでも快適に受けていただくために、外来化学療法室を2007年4月に開設しました。薬物療法を受ける患者さんに、乳腺専門医だけではなく、外来化学療法室に所属するがん治療の専門看護師である「がん化学療法認定看護師」や、がん治療の専門薬剤師である「がん専門薬剤師」などがチームとなってサポートしています。



(3) 放射線療法
乳房温存手術を受けた患者さんは、手術後、手術を受けた側の乳房に放射線照射を受けることが乳がん診療ガイドラインで推奨されており、当院では乳房温存手術を受けた患者さんは、原則全員、放射線照射を受けていただいています。乳房全切除術を受けた患者さんの場合は、腋窩リンパ節転移が多いときに放射線照射の適応となります。海外の臨床試験の結果から、手術をした側の胸壁などに手術後、放射線照射をすることにより再発率を低下させることが報告されています。乳がん骨転移の患者さんに対しては、骨折の予防や痛みの軽減目的に放射線照射を行うこともあります。
6.遺伝性乳がん卵巣がん症候群(HBOC)の診療について
(1) 遺伝性乳がん卵巣がん症候群(HBOC)について
乳がんの約5-10%、卵巣がんの約10%は遺伝性と考えられ、そのひとつがBRCA1/2遺伝子の病的変異を原因とする「乳がん卵巣がん症候群(Hereditary Breast and Ovarian Cancer;HBOC)」です。
HBOCは、BRCA1遺伝子もしくはBRCA2遺伝子の生殖細胞系列の病的な変異が原因で乳がんや卵巣がんを高いリスクで発症する遺伝性腫瘍の一つです。この遺伝子変異は親から子供へ引き継がれる可能性のある遺伝子変異であり、特定のがん(乳がん、卵巣がん、前立腺がん、膵臓がん)になりやすい個性を次世代に引き継ぐ可能性があります。男女に関係なく親から子供に50%の確立で引き継がれます。BRCA1/2遺伝子の病的変異を持つ家系で、乳がん、卵巣がんをまだ発症していない家族に遺伝子検査をすることで、効果的な対策が可能となります。HBOCの発症が心配な場合は、専門の医師やカウンセラーに相談し詳しく説明を受け、将来の健康について専門家の意見とアドバイスを受けることが勧められています。
(2) BRCA遺伝子検査・治療について
従来、乳がんや卵巣がんが家系内に多数いる場合、予防医学的な観点から自費診療としてBRCA遺伝子検査は行われてきました。しかし、2018年7月に進行再発乳がんに対して、2019年6月に進行卵巣がんに対してBRCA1/2遺伝子検査は治療薬(オラパリブ)の選定(コンパニオン診断)を目的として保険適応となりました。
さらに、2020年4月には下記条件に該当する乳がんや卵巣がんの方にHBOCの診断目的に検査を行うことに保険適応が広がりました。
遺伝性乳がん卵巣がん症候群診断目的の検査対象患者さん
- 45歳以下の乳がん
- 60歳以下のトリプルネガティブ乳がん
- 2個以上の原発性乳がん(同時性、異時性は問わない)
- 卵巣がん・卵管がん・腹膜がんの既往のある方
- 膵がんの既往のある方
- 男性乳がん
- 第3度近親者内に乳がんまたは卵巣がんまたは膵がんの家族歴を有する乳がん
検査は採血で行い(採血量は約7ml)、検査結果が出るまでに約3週間かかります。また、検査自体の費用は3割負担で60,600円(1割負担で20,200円)です。検査時には診察料、採血量、カウンセリング量などが別途必要になります。
BRCA遺伝子検査結果とその後の治療
検査によって特定された遺伝子変異は「陽性(Positive)」、「陰性(Negative)」、「VUS(Variants of Uncertain Significance)」のいずれかに分類されます。
① 陽性(Positive)の場合
BRCA1/2遺伝子に病的変異(疾患の原因となる遺伝子変異)もしくは病的変異疑いが見つかったことを意味します。この場合はHBOCと診断され、乳がんを発症している方は乳がんを発症している側の乳房に関しては、強い乳房温存の希望がなければ乳房全切除術が勧められます。乳がんを発症していない反対側(健側)の乳房に対しては、予防的に切除する「反対側のリスク低減乳房切除術(予防的乳房切除術)±乳房再建術」を行うことを検討してもよいと考えられます。さらに、卵巣がんや腹膜がんを発症していない場合は、妊娠・出産のご希望を考慮し、予防的に両側の卵巣と卵管の摘出を行う「リスク低減卵管卵巣摘出術(予防的卵巣卵管切除術)」を行うことが勧められています。これらの予防的手術は2020年4月より保険収載されています。当院では乳腺外科、婦人科、形成外科と連携をとり、これらの予防的手術に取り組んでいます。
リスク低減乳房切除術を希望されない方には、乳房MRIによる定期的な検査を行います。
② 陰性(Negative)の場合
BRCA1/2遺伝子に病的変異が見つからなかったことを意味します。ただし、検査では検出できない変異やBRCA遺伝子以外の遺伝子に病的変異がある可能性は否定できません。
③ VUS(Variants of Uncertain Significance)の場合
VUSとは、BRCA1/2遺伝子に変異が見つかったものの、現在の科学水準では「病的変異」かどうかの区別がつかない「意義不明の変異」を意味します。今後、データが収集され変異の意義が明確になるかもしれません。現時点では、治療対象にはなりません。
(3) 遺伝カウンセリングについて
BRCA1/2遺伝子の検査やその結果について、臨床遺伝専門医や認定遺伝カウンセラーなどの遺伝に関する専門家にさらに詳しく相談することを「遺伝カウンセリング」と言います。当院では臨床遺伝医療部と連携をとり、BRCA1/2遺伝子に病的変異が認められた場合、その病的変異によるがんの発症リスクや血縁者の方を含め今後の対策や方針について話し合うようにしています。


